De entre los numerosos artículos de investigación, opinión, etc. que podemos encontrar dedicados al envejecimiento desde todas sus facetas, llama poderosamente la atención el escaso interés que parece despertar el consumo (abuso y dependencia) de sustancias en este colectivo, aun siendo éste tratado ampliamente en otros grupos de edad.
De hecho, hasta hace más bien poco no se ha comenzado a considerar la amplitud y gravedad del abuso y dependencia, con o sin sustancia, en este grupo de edad. Así, parece haberse convertido casi en un tema tabú en nuestra sociedad. Esto ha hecho y hace difícil poder estimar datos sobre su prevalencia y las consecuencias biopsicosociales derivadas de su mantenimiento.
Siguiendo la definición propuesta por el Observatorio Europeo de las Drogas y las Toxicomanías (OEDT), se debe distinguir entre las personas mayores que han mantenido el consumo a lo largo de su vida hasta alcanzar la vejez (denominados supervivientes), de aquellas que comienzan su consumo de sustancias a una edad tardía, normalmente como consecuencia de algún evento estresante de la vida como puede ser la pérdida de algún ser querido (denominados reactivos). Del mismo modo que los acontecimientos estresantes pueden actuar como factores de riesgo para el consumo de sustancias, a su vez este consumo puede agravar la situación desencadenante.
Como es sabido, determinadas adicciones, como el juego patológico, tienen el poder de modificar la percepción de la realidad, por lo que muchas personas buscan en su consumo la forma de evitar enfrentarse de manera directa a ella, en un intento de suprimir la tristeza y la melancolía, el insomnio, el desasosiego, etc.
También se ha reflexionado sobre la posibilidad de que el consumo se inicie por la dificultad para aceptar adecuadamente los cambios y las pérdidas que acontecen durante el envejecimiento (desvinculación laboral, pérdidas de seres queridos, etc.). En relación a los denominados supervivientes, se ha calculado que en 2020 se habrá duplicado, con respecto al 2001, el número de personas mayores con problemas de consumo de sustancias o que requerirán algún tipo de tratamiento por trastornos asociados.

Aunque es más común el abuso de sustancias entre los adultos jóvenes que entre los adultos mayores, el abuso del alcohol y de sustancias ilícitas (cocaína, heroína, etc.) está creciendo entre los adultos mayores. Los datos disponibles indican que existe un riesgo relativamente alto de que las personas mayores mantengan problemas con el consumo de alcohol, lo que puede combinarse con el consumo de otro tipo de drogas, incrementando las consecuencias psicológicas, físicas y sociales. En torno al 27% de los europeos de 55 años o más reconoce el consumo diario de alcohol. Además, los jóvenes de la actualidad beben más alcohol que las generaciones pasadas, prácticas que previsiblemente continuarán manteniendo mientras envejecen, conllevando una mayor prevalencia del abuso de estas sustancias en nuestros mayores del futuro.
En cuanto a las sustancias ilícitas, a pesar de que su prevalencia es mayor entre los jóvenes, lo que se observa es un incremento de los adultos mayores que las consumen. La mayoría de los consumidores mayores de sustancias ilícitas son supervivientes ya que comienzan esta práctica a una edad temprana y, como sucede con el alcohol, se espera que mantengan el consumo hasta la vejez. En Estados Unidos se ha estimado que hasta el 2020 podrán aumentar hasta un 300% los adultos mayores que las consumirán, como consecuencia de las mejoras en los tratamientos y por tanto, el descenso de la mortalidad por sobredosis. Además, se espera que la mayor disponibilidad en la actualidad de este tipo de sustancias acelere el aumento de sus consumidores mayores. Al mismo tiempo, el consumo de sustancias como la marihuana se encuentra tan normalizado en la actualidad, que junto a los efectos relajantes y terapéuticos que producen, es entendible el crecimiento de su uso.
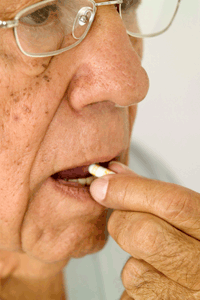
Mención aparte merecen los medicamentos con y sin receta médica, siendo las personas mayores consumidores frecuentes. La mayor parte de los medicamentos que consume este grupo son benzodiacepinas y analgésicos opiáceos, suponiendo hasta un tercio del total de los medicamentos que se prescriben. Además, cada vez es mayor el número de personas mayores que utilizan más de dos fármacos a la vez para prevenir o tratar sus problemas de salud, lo que puede ocasionar efectos interactivos adversos, asociados a un mayor número de hospitalizaciones, fracturas, malnutrición, etc.
El empleo de medicamentos sin el seguimiento adecuado del paciente y la polimedicación pueden derivar en abuso como consecuencia de un efecto iatrogénico del principio activo. La gravedad del consumo es variable y en determinados casos puede aparecer el síndrome de abstinencia al suspender el tratamiento farmacológico.
Por otro lado, es necesario diferenciar entre los consumidores mayores involuntarios, como consecuencia de los efectos físicos y psicológicos del consumo, de los intencionales, en cuyos casos se alarga el tiempo de consumo, se emplean dosis mayores de las prescritas, se acumulan medicamentos e incluso es posible la suma también del consumo de alcohol.
A todo esto podemos añadirle la complicación que supone el consumo de medicamentos por personas con déficits cognitivos asociados, o no, a la edad, que si no cuentan con el apoyo social necesario puede conllevar una gestión inadecuada del tratamiento farmacológico, al no entender u olvidar las instrucciones proporcionadas por los profesionales sanitarios. Al mismo tiempo, la interacción de diferentes medicamentos puede propiciar, además de efectos adversos, la aparición de confusión, olvidos, que reducen la efectividad del tratamiento y que pueden contribuir a su vez a la inadecuada gestión de la medicación.
La escasa atención prestada a este asunto, a pesar de lo que podría pensarse, no puede ser explicada por la baja incidencia en el colectivo, como hemos visto, ni por suponer un bajo nivel de afectación en la vida de estas personas. De hecho, el abuso o dependencia a las sustancias que se han ido comentando es más preocupante en esta población ya que son especialmente vulnerables al presentar una mayor morbilidad (polimedicación, menor tolerancia, fragilidad, etc.).
Los efectos negativos del consumo en personas mayores son peores que en los jóvenes aún cuando el nivel de consumo es más bajo, como en el alcohol, debido a los cambios metabólicos y fisiológicos que se producen durante el envejecimiento. Sin embargo, los intentos por determinar la presencia de alteraciones cognitivas persistentes relacionadas con el consumo de estas sustancias ha sido frenado por la ausencia de resultados en pruebas neuropsicológicas previas al consumo y por ser frecuente el consumo de varias de ellas a la vez.
En base a lo expuesto, debemos reflexionar sobre los pasos necesarios que podemos dar para evitar las alarmantes predicciones sobre el crecimiento de los mayores consumidores del futuro. La problemática aquí tratada debe pasar a un primer plano en los planes sociosanitarios dirigidos a las personas mayores y a la mejora de su calidad de vida. Son necesarias las actuaciones destinadas a prevenir el inicio del consumo en edades tardías, minimizando el efecto de las situaciones desencadenantes, y en edades tempranas, huyendo de la normalización del consumo de sustancias que predomina en la actualidad.
En cuanto a la medicación, se hace necesario reforzar la formación, supervisión y seguimiento de los pacientes mayores y en la medida en que cada caso lo posibilite, sustituir el tratamiento farmacológico por el no farmacológico, tal y como recomiendan, por sus menores efectos secundarios, diversas instituciones sanitarias.
Pero el primero de los pasos debe comenzar por otorgar a este asunto la atención que merece, dándole una mayor visibilidad y dotando de recursos a la investigación para conocer su realidad actual (prevalencia, vivencia psicológica, factores de riesgo, etc.). Este artículo pretende ser el impulso que propicie ese primer paso que debemos dar juntos.
Sobre la autora:
Ana María González Jiménez
Ana María González Jiménez es Psicóloga colegiada M-24556 desarrollando actualmente su labor en un centro médico y anteriormente en residencias y centros de día gerontológicos. Vocal de la Asociación Española de Psicogerontologia, su interés hacia la psicología aplicada al envejecimiento, especialmente a las personas con demencia, propició su formación en la disciplina a través del máster de la Universidad de Salamanca y a realizar actualmente el máster en Neuropsicología Clínica por la Universidad Pablo Olavide de Sevilla.
.
2 Comments
Deja una respuesta
Tu dirección de correo electrónico no será publicada. Los campos obligatorios están marcados con *



[…] Geriatricarea: https://www.geriatricarea.com/2014/06/11/en-el-olvido-abuso-de-sustancias-en-adultos-mayores/ […]
[…] Ver artículo en web GeriatricArea aquí […]